Цервіцит шийки матки, ендоцервіцит: лікування, симптоми
Переважна більшість жінок, які звертаються за допомогою до гінеколога, страждають запальними захворюваннями репродуктивної системи. Вчасно не виявлені і не проліковані подібні хвороби переходять в хронічну стадію, періодично нагадуючи про себе загостреннями.
Справитися з такою формою запалення вкрай складно, тому важливо звернутися до лікаря за допомогою при перших ознаках гострого процесу. Запальна реакція, що виникає в шийці матки носить назву цервицит і нерідко вона є наслідком інфекцій, що передаються статевим шляхом (ІПСШ).
Причини і класифікація
Шийка матки - це найвужча її частина, вона повідомляється з піхвою. Шийка має форму циліндра і пронизана наскрізь вузьким цервикальним каналом, який є ніби продовженням порожнини матки. У нормі він закритий щільною слизовою пробкою, що оберігає вищележачі статеві органи від проникнення в них мікроорганізмів із зовнішнього середовища. Виробляють її клітини слизового шару цервікального каналу.
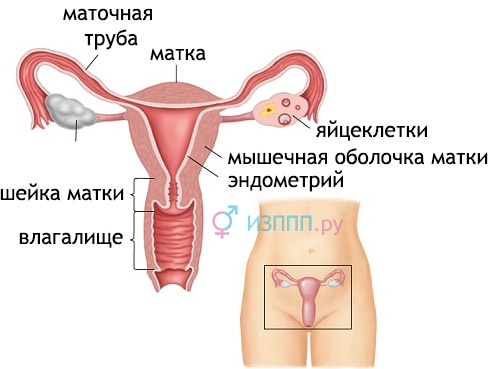
Будова жіночої репродуктивної системи
Вони є гормонзавісімих, тому в'язкість слизу залежить від фази менструального циклу. Під час овуляції їх секрет розріджується, щоб сперматозоїдам було легше проникнути з піхви в матку. Відповідно, в цей же час підвищується і ризик інфікування вижележащіх жіночих статевих органів.
Під слизових шаром розташовується м'язовий - він досить потужний, так як в період вагітності на ньому лежить завдання утримувати зростаючий плід в порожнині матки. Відокремлює шийку матки від інших органів щільна серозна оболонка. У шийці матки виділяють дві частини:
- ектоцервікс - Його бачить гінеколог в піхву при огляді в дзеркалах. Це зовнішня частина шийки, вона має вигляд щільного диска з отвором посередині. Покрита плоским неороговевающим епітелієм, таким же, як і стінки піхви.
- ендоцервікса - Це невидима оком при Загально огляді частина, що безпосередньо переходить в матку. Зсередини вона вистелена секреторне циліндричним епітелієм, в який легко впроваджуються мікроорганізми при різного роду інфекціях.
Запальний процес може локалізуватися в:
- Екзоцервікс - екзоцервіціт,
- Ендоцервікса - ендоцервіцит,
- В обох відділах шийки матки - цервіцит.
Так як шийка і піхву найтіснішим чином пов'язані один з одним, вкрай рідко цервицит розвивається ізольовано. Як правило, він є наслідком кольпіту. баквагініта або вульвита і легко переходить в ендометрит - запалення слизового шару матки.
Унаслідок запального процесу виділяють:
- неспецифічний цервицит - Його викликають умовно-патогенні бактерії, які мешкають на шкірі і в прямій кишці (кишкова паличка, Мустафа і стрептококи) при занесенні їх в статеві шляхи жінки. Крім того, розвивається він і в умовах недостатньої продукції естрогенів під час клімаксу, гіпофункції яєчників.
- специфічний - Він виникає при впливі збудників ІПСШ, найчастіше це гонокок. хламідія. уреаплазма. мікоплазма. вірус генітального герпесу. дріжджоподібних грибок кандида. Зустрічається і туберкульозний цервицит шийки матки, якщо паличка Коха проникає в неї з потоком крові або лімфи з вогнищ туберкульозу.

За тривалістю перебігу виділяють:
- гострий цервіцит - Триває до 2-х тижнів,
- підгострий - Від 2-х тижнів до 6-ти місяців,
- хронічний - Понад півроку. Характеризується періодами ремісії - стихання симптомів хвороби і загострення, коли вони знову набирають силу. Причинами хронічного цервіциту зазвичай стають хламідії, міко-та уреаплазми, а також порушення гормонального фону.
У здорової жінки цервікальний канал надійно захищений від інфекційних агентів, так як його слиз містить лізоцим, імуноглобуліни - згубні для них речовини. Велику роль відіграє і нормальна мікрофлора піхви: вона перешкоджає розмноженню хвороботворних мікробів, закислена середу. Цервіцит розвивається під впливом провокуючих чинників, до яких належать:
- Пологи, аборти,
- Інвазивні втручання (гістероскопія, ЕКО),
- Інфекційні захворювання,
- Загострення хронічних захворювань,
- Гормональні порушення,
- Хвороби обміну речовин,
- Травми малого таза і жіночих статевих органів,
- Недотримання особистої гігієни.
Всі вони ведуть до місцевих і загальним імунним порушень і створюють сприятливу ситуацію для проникнення збудника в епітелій цервікального каналу.
Що відбувається в організмі
- піхву - Під час незахищеного статевого акту або при недостатньому гігієнічному догляді,
- Кров або лімфу - З вогнищ хронічного запалення, які знаходяться в будь-якій частині організму.
Втілившись у слизову оболонку цервікального каналу, збудник починає активно розмножуватися, виділяючи в навколишні тканини продукти своєї життєдіяльності. Останні викликають загибель клітин і реакцію імунної системи, в зв'язку з чим розвивається запальний процес. У місці проникнення відбувається застій крові, розширення кровоносних судин і підвищення їх проникності. Рідка плазма разом з імунними клітинами виходить в тканини і формує набряк - так вогнище запалення локалізується. Якщо перша реакція адекватна, то збудник не може поширитися далі слизової оболонки і запалення обмежена лише їй. Після цього відбувається знищення чужорідної мікрофлори і виведення її з цервікального каналу разом зі слизом, а пошкоджені тканини поступово відновлюються.

При недостатньому імунній відповіді або певних особливостях збудника, запалення переходить в хронічну форму. Мікроорганізм тривалий час зберігається в організмі, так як здатний проникати всередину клітин або йти від імунної відповіді і дії антибіотиків іншими способами. Час від часу він активізується, руйнує тканини, викликає запалення. Як правило, загострення мають малу інтенсивність, але тривалий пошкодження слизової і глубжележащих шарів веде до надмірного розростання сполучної тканини. В результаті порожнину цервікального каналу звужується, деформується або в його товщі формуються слизові кісти. Вони з'являються при закритті сполучнотканинними елементами вивідного протока цервікальної залози. Клітини останньої продовжують виробляти слиз, яка накопичується всередині порожнини, поступово розтягуючи її. Кіста зростає в розмірах і може істотно порушувати анатомію шийки матки. Хронічний осередок запалення таїть в собі і іншу небезпеку. Пошкодження клітин епітелію рано чи пізно призводить до їх переродження - дисплазії з подальшим озлокачествлению.
Гнійний цервіцит розвивається найчастіше під дією неспецифічної мікрофлори - Кишкової палички, стафілококу, протея. Вони викликають потужний запальний відповідь, в якому беруть участь нейтрофіли - вид імунних клітин. Загиблі нейтрофіли і залишки зруйнованих тканин формують гнійний детрит, який виділяється через статеві шляхи назовні. Така форма хвороби зазвичай протікає з порушенням загального самопочуття і вираженими ознаками інтоксикації, так як продукти розпаду частково всмоктуються в кров і розносяться по всьому організму.
Цервіцит при вагітності небезпечний тим, що може призвести до внутрішньоутробним інфікуванням плода і може послужити причиною викидня.
Вкрай рідко цервицит розвивається окремо, тому його ознаки зазвичай поєднуються з ураженням нижчих відділів статевих шляхів. До них відносяться:
З'являються симптоми цервіциту шийки матки гостро, нерідко можна простежити їх взаємозв'язок з попереднім незахищеним статевим актом. Жінку турбують тягнуть, ниючі болі внизу живота, підвищення температури тіла, зниження апетиту і загальна слабкість.З'являються виділення зі статевих шляхів - Від слизових до жовто-зелених гнійних. з неприємним запахом, іноді пінисті. При вираженому запальному процесі в них можуть спостерігатися прожилки крові. При грибковому цервіциті виділення сирнистий, з кислим запахом.
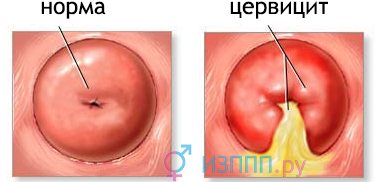
симптомами цервицита є почервоніння шийки матки і виділення зі статевих шляхів
У деяких випадках гостре запалення протікає непомітно для жінки, з невеликим болем внизу живота і неприємними відчуттями при статевих актах. В цьому випадку високий ризик переходу інфекції в хронічну стадію. Поза загострень хвороба нічим себе не проявляє, можуть лише турбувати слизові або каламутні виділення з піхви. При рецидиві їх обсяг збільшується, змінюється характер: колір, запах, консистенція. Виникають незначні ниючі болі в надлобковій області, які посилюються під час сексу. Жінка тривалий час може не підозрювати про наявність цервицита, поки не виявляться серйозні наслідки хвороби. Найчастіше екзоцервіціт виявляють при гінекологічному огляді, а ендоцервіцит при обстеженні з приводу Белей, хворобливості під час статевих актів, безпліддя.
Хронічний атрофічний цервіцит, який розвивається при недостатньому виробленні естрогенів виявляється поступово і супроводжується іншими ознаками гормонального дисбалансу. Жінку турбують сухість і свербіж у піхві, погіршення якості шкіри, волосся, нігтів, зниження статевого потягу. Якщо хвороба розвивається до менопаузи, то провідними симптомами нерідко стають порушення менструального циклу і проблеми з зачаттям дитини.
діагностика
Діагноз встановлює лікар-гінеколог за результатами огляду та додаткових методів дослідження. 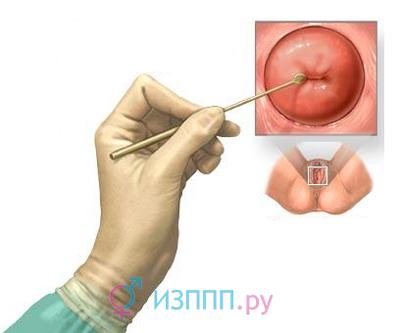 Він збирає анамнез, вивчає скарги і симптоми. Під час огляду на кріслі доктор бачить вогнища запалення, точкові крововиливи на поверхні екзоцервікса, збільшення його розміру через набряклість, почервоніння і набряк стінок піхви, зовнішніх статевих органів. гінеколог бере мазок з поверхні шийки матки для подальшого вивчення його під мікроскопом - цитології. Отриманий матеріал також сіють на поживні середовища - виросли колонії збудника дозволяють визначити його вид і чутливість до антибіотиків. При необхідності лікар вимірює pH виділень з піхви - Його підвищення каже про зміни його мікрофлори.
Він збирає анамнез, вивчає скарги і симптоми. Під час огляду на кріслі доктор бачить вогнища запалення, точкові крововиливи на поверхні екзоцервікса, збільшення його розміру через набряклість, почервоніння і набряк стінок піхви, зовнішніх статевих органів. гінеколог бере мазок з поверхні шийки матки для подальшого вивчення його під мікроскопом - цитології. Отриманий матеріал також сіють на поживні середовища - виросли колонії збудника дозволяють визначити його вид і чутливість до антибіотиків. При необхідності лікар вимірює pH виділень з піхви - Його підвищення каже про зміни його мікрофлори.
Хронічний цервіцит призводить до появи на шийці матки патологічних вогнищ - їх виявляють при обробці її йодним розчином. У цьому випадку проводять кольпоскопію - Вивчення епітелію екзоцервікса під великим збільшенням, щоб виключити злоякісне переродження його клітин. Для діагностики хронічного ендоцервіциту виконують вишкрібання цервікального каналу з подальшим вивченням клітинного складу отриманого матеріалу. Щоб виключити пухлини жіночої репродуктивної системи, їх досліджують за допомогою ультразвуку.
на фото: знімок, отриманий при проведенні кольпоскопії - запальний процес в шийці матки
Загальноклінічні аналізи крові і сечі виконують рідко, так як зміни в них неспецифічні або відсутні зовсім. Біохімічний склад плазми також змінюється мало. Однак, в крові можна виявити специфічні антитіла до збудників ІПСШ - гонококку, хламідії, вірусу генітального герпесу. Подібна діагностика дозволяє не чекати результатів бакпосева для підбору найбільш ефективної терапії.
Як правило, лікування цервіциту шийки матки проводять в амбулаторних умовах, а то й потрібно хірургічне втручання. Основна мета терапії - усунути збудника і провокуючі фактори хвороби. При виявленні збудників ІПСШ лікування цервіциту обов'язково проводять у обох партнерів, а на час терапії ім показано утримання від статевих актів або використання презервативів.
- при неспецифічної мікрофлори використовують антибіотики широкого спектру дії, нерідко поєднують два препарати (амоксиклав, ципрофлоксацин), призначають їх усередину у вигляді таблеток,
- при грибковому ураженні використовують вагінальні свічки з ністатином (флюконазол),
- герпесвірусної інфекції лікують ацикловіром всередину,
- атрофічний цервицит вимагає призначення замісної гормональної терапії.
Додатково призначають препарати, що покращують імунну відповідь - поліжінакс, ликопид, тималін. Пацієнткам показані прийом полівітамінів, повноцінне харчування, лікувальна гімнастика і фізіопроцедури.
Найбільш складно лікувати захворювання під час вагітності, так як більша частина медикаментів в цей період життя протипоказана. Як правило, призначають місце свічки з антисептиком - Гексикон.
Народні засоби при цервіциті слід застосовувати, як доповнення до основної терапії. Можна зрошувати піхву настоєм ромашки, календули, кори дуба, робити з цими ж травами сидячі ванночки.
Хірургічне лікування цервіциту потрібно при значному рубцовом зміні цервікального каналу або формуванні в ньому кіст. Після проведеного лікування жінку спостерігає гінеколог за місцем проживання, так як існує ймовірність рецидиву захворювання.
Зміст:- Причини і класифікація
- Що відбувається в організмі
- діагностика