Грибковий дерматит: причини виникнення, прояви, принципи лікування
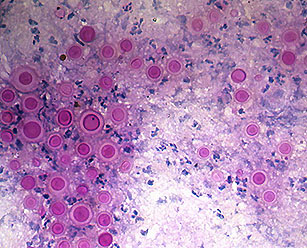 Грибкових дерматитом називають запалення шкіри, обумовлене впровадженням і подальшим розмноженням грибів в її різних шарах. Захворювання відноситься до групи дерматомікозів.
Грибкових дерматитом називають запалення шкіри, обумовлене впровадженням і подальшим розмноженням грибів в її різних шарах. Захворювання відноситься до групи дерматомікозів.
Воно має інфекційно-алергійний характер і схильне до хронічного рецидивуючого перебігу, особливо на тлі певних факторів.
Грибковий дерматит може бути викликаний практично всіма патогенними і умовно-патогенними для людини грибами. Деякі з них входять до складу нормальної мікрофлори і постійно мешкають на поверхні шкіри і слизових оболонок. Зараження іншими відбувається при попаданні ззовні спор грибів або при безпосередньому контакті з ураженими ділянками тіла хворого дерматомікозом людини.
В даний час налічується близько 500 грибів, потенційно здатних вражати людей і тварин. Але до основних збудників грибкового дерматиту у людини відносять:
- Дріжджоподібні грибки роду Кандида (Candida Albicans). У невеликій кількості входять до складу природної мікрофлори шкіри, порожнини рота, слизової оболонки кишечника і піхви. Вважаються умовно-патогенними, проявляючи схильність до інфікування шкіри і слизових оболонок лише при наявності сприятливих для них умов. Викликають кандидозний дерматит, періанальний грибковий дерматит, кандидоз піхви, порожнини рота і інших органів.
- Гриби роду трихофітон (Trichophyton), яких налічують 22 види. Є патогенними і призводять до розвитку трихофітії волосистої частини голови та гладкої шкіри, фавуса, паразитарного сикоза. Окремо виділяють руброфітія. Це дерматит, обумовлений зараженням певним видом трихофітон - Trichophyton Rubrum.
- Гриби роду мікроспорума (Mikrosporum), 16 патогенних для людини видів. Викликають мікроспорія гладкої шкіри на обличчі і тілі, волосистої частини голови.
Кандидозний дерматит - найпоширеніший тип микотической інфекції у дітей та дорослих. Нерідко саме його мають на увазі, кажучи про грибкове ураження шкіри. При цьому дерматит часто поєднується з кандидозом слизових оболонок.
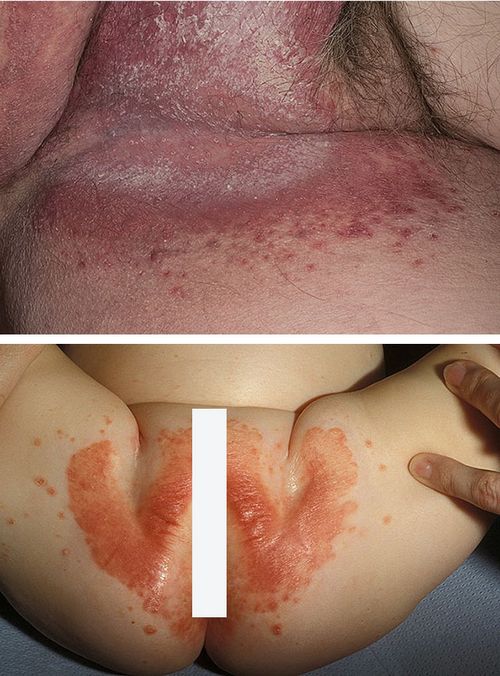
1. Кандидоз шкіри пахових складок
2. Кандидозний пелюшковий дерматит
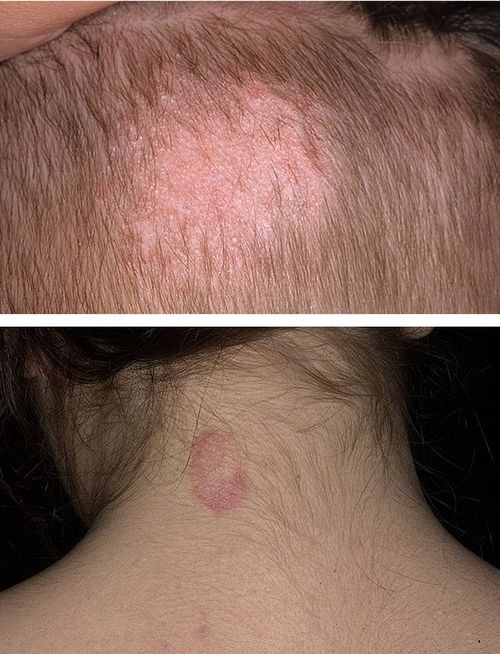
1. Трихофития
2. Микроспория
Сприятливі фактори
У нормі шкіра є нездоланною перешкодою для будь-яких мікроорганізмів, в тому числі і для всіх видів грибів. Цьому сприяють багато факторів: відсутність сухості і надмірної вологості, цілісність епідермісу, нормальна кислотність на його поверхні, функціональна повноцінність роботи імунної системи. Порушення будь-якого з цих умов може призвести до зниження бар'єрної функції дерми, активації умовно-патогенної флори, проникненню і розмноженню грибів.
Існує досить багато факторів, які підвищують вірогідність розвитку грибкового дерматиту. До них відносять:
- Повторно виникають і погано загоюються мікропошкодження епідермісу. Цьому сприяють професійні шкідливості (механічні травми, вплив контрастних температур, контакт з дратівливими речовинами), надмірна сухість шкіри на руках внаслідок нераціонального догляду, частого миття і використання дезінфікуючих місцевих засобів. У деяких пацієнтів порушення цілісності епідермісу обумовлені дерматитом іншої етіології (атопічний. Алергічним, контактним, себорейним).
- Підвищена вологість шкіри. Такий стан можливо при надмірної пітливості (гіпергідроз) внаслідок надмірної ваги, ендокринних і неврологічних порушень, індивідуальних особливостей пацієнта. Крім того, високої вологості сприяють тривале носіння індивідуальних засобів захисту шкіри з низькою проникністю для повітря, тривале перебування в гумовому взутті, недостатньо ретельне осушення шкіри до одягання після відвідування басейну, сауни, лазні.
- Вплив хімічних факторів. Наприклад, грибковий дерматит у дітей грудного віку часто розвивається при тривалому контакті шкіри немовляти в періанальної області з забрудненим сечею та калом пелюшками. Доведено, що саме мацерація епідермісу під дією продуктів розпаду сечовини і залишків травних ферментів сприяє грибкового ураження промежини.
- Ендокринні захворювання. Найбільш значущою патологією є цукровий діабет, який супроводжується зміною кислотності шкіри і посиленим розмноженням мікроорганізмів.
- Зниження реактивності імунної системи. Імунодефіцит може бути викликаний ВІЛ, перенесеної важкої інфекцією, застосуванням цитостатиків, проведеної променевою терапією, деякими захворюваннями крові, патологією кісткового мозку. Можливі й функціональні розлади на тлі стресу, невротичних і афективних порушень, патології травної системи.
- Нераціональна антибіотикотерапія, що порушує баланс природної мікрофлори і негативно впливає на роботу імунної системи.
- Тривале застосування глюкокортикостероїдних препаратів топічного та системної дії, що призводить до дисгормональних порушень і зниження активності місцевих захисних механізмів. Тому кандидозний дерматит у дорослих нерідко виникає на тлі стероїдної терапії системних захворювань сполучної тканини і розсіяного склерозу.
При наявності хоча б одного з цих факторів грибки отримують можливість подолати природний шкірний бар'єр і можуть почати активно розмножуватися.
Порушення бар'єрної функції шкіри призводить до підвищення проникності її для грибів. Спочатку збудники проникають через поверхневий кератиновий шар, розм'якшуючи і розпушуючи його. Якщо це відбувається на ділянках з посиленим зроговінням, пацієнт може відзначати зміна товщини і текстури шкірного покриву. У всіх інших зонах цей етап протікає швидко і малопомітно.
Активно розмножуючись і занурюючись углиб дерми, гриби сприяють появі місцевих шкірних змін і включенню імунних механізмів. Для протидії микотической інфекції задіюється переважно клітинний імунітет. Правда, у багатьох випадках він залишається незавершеним і не призводить до повного знищення збудника. Формуються умови для грибкової сенсибілізації з розвитком специфічних алергічних реакцій. Це призводить до збільшення стану пацієнта, появи вторинних висипань (мікідамі) на периферії вогнища і навіть на віддалі від нього.
Додаткове включення гуморальної захисту не здатне надати клінічно значимого впливу на перебіг грибкового дерматиту і не захищає від повторного зараження. Виробляються антитіла є тіпонеспеціфічнимі. Через це досить часто зустрічаються хибнопозитивні реакції на гриби, що не виявляються у даного пацієнта. Можливі також перехресні серологічні реакції на деякі чинники епідермісу і навіть на ізоантигени крові IV групи.
Недосконалість імунних реакцій і висока ймовірність алергізації є факторами, що сприяють рецидивуючого перебігу захворювання.
Епідеміологія
Наскільки безпечний для оточуючих пацієнт з грибковою інфекцією? Заразний чи кандидозний дерматит? Саме про це родичі зазвичай запитують у лікаря.
Шкіра здорової людини - прекрасний бар'єр для всіляких грибів. Мікоз не розвинеться навіть при наявності пошкоджень (саден, подряпин), якщо у людини немає інших факторів. І найважливішими з них є імунодефіцитні стани, недавнє тривале застосування антибіотиків і наявність прихованого або вимагає лікування цукрового діабету.
Виняток становить стригучий лишай - досить заразне грибкове захворювання, яке може розвинутися і без попередніх фонових станів. У всіх інших випадках при відсутності факторів ризику не варто турбуватися про інфікування навіть при тісному безпосередньому контакті з
пацієнтом. Природні захисні механізми не дозволять дерматиту розвинутися. Для попередження інфекції досить проводити лише базову неспецифічну профілактику, застосування будь-яких препаратів не потрібно.
клінічна картина
Грибковий дерматит супроводжується появою тільки місцевих симптомів, загальні прояви інтоксикації не характерні.
До основних ознак захворювання відносять:
- Поява на шкірі досить чітко окреслених вогнищ. У більшості випадків вони мають округлу форму, але при їх злитті виникають ураження з географічним малюнком. Мікотіческій вогнище відрізняється від навколишньої здорової шкіри кольором і текстурою епідермісу, нерідко на його периферії виникає валик з оточених тканин або віночка дрібних висипань.
- Висип папульозно-пустульозного характеру. При розтині бульбашок формуються скоринки. Висипання можуть обмежуватися мікотіческім вогнищем або виникати на деякій відстані від нього. Їх поява носить переважно алергічний характер. Тому грибковий дерматит у дітей може сприяти посиленню атопії і діатезу. При цьому у дитини на голові, щоках, за вухами, на згинах кінцівок з'являються мокнуть, висипання і скоринки, можуть виникати кишкові розлади.
- Залежно від типу збудника уражена шкіра стає сухою і лущиться або мокрої. Набряклість і попрілість - симптоми кандидозного дерматиту. В інших випадках епідерміс покривається лусочками. Але при цьому нерідко відзначається схильність до загального збільшення вологості шкіри.
- Зміна кольору шкіри в осередку ураження - від яскравої гіперемії до застійно-синюшного відтінку. Кандидозний дерматит у немовлят супроводжується яскравим почервонінням шкіри сідниць і промежини. А руброфітія призводить до виникнення досить темних плям.
- Поява сверблячки. Але деякі грибкові дерматити не завдають пацієнтові явного фізичного дискомфорту.
- Біль. Властива дерматитів з активно протікає запальною реакцією або поразкою глибоких шарів дерми. Відчуття локальні, посилюються при намоканні і терті. Їх можна описати як відчуття сильного печіння. Біль завжди супроводжує грибковий пелюшковий дерматит.
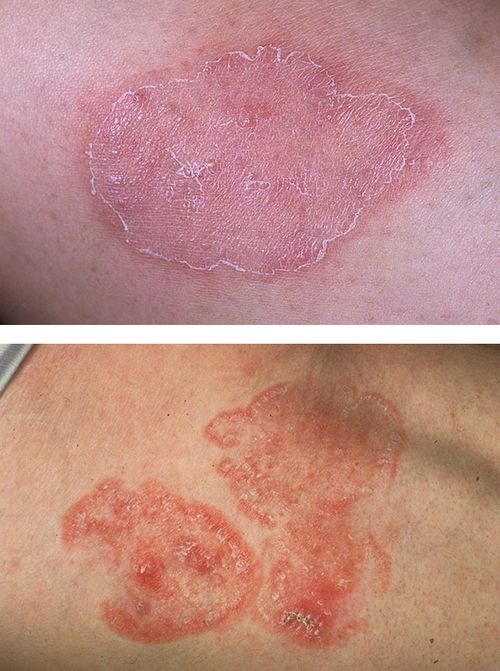
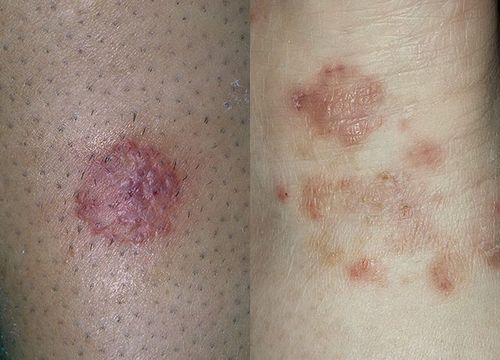
Мікоз гладкої шкіри
Можливо і досить важкий перебіг захворювання з розвитком інфільтративно-нагноительной форми запалення і приєднанням вторинної бактеріальної інфекції.
обстеження
Обстеження пацієнта з підозрою на дерматит микотической етіології проводить дерматолог. При цьому під час огляду вогнищ ураження на волосистій частині голови і гладку шкіру використовують спеціальну люмінесцентну лампу. Але далеко не всі мікози дають характерне свічення. До того ж деякі з них спочатку не вимагають застосування цього пристосування. Наприклад, лампа не потрібна при зараженні дріжджоподібними грибками, так як виглядає кандидозний дерматит досить характерно.
Достовірне підтвердження грибкової етіології захворювання - основа діагностики. Це можливо лише при проведенні мікроскопічного дослідження біоматеріалу, одержаного методом відбитка або зіскрібка з осередків ураження. Ключовими підтверджують ознаками є виявлення міцелію або характерних колоній дріжджоподібних грибів. Використовують також культуральний метод, що дозволяє отримати достатню для вивчення кількість гриба і достовірно визначити тип збудника.
Обстеження пацієнта з рецидивуючими та особливо прогресуючими грибковими дерматитами має включати виявлення фонових і факторів. Для цього призначаються біохімічний аналіз крові для визначення рівня глюкози, при необхідності проводять цукрову навантаження. Обов'язковою є і дослідження на ВІЛ. Лікар також ретельно аналізує всі одержувані пацієнтом препарати, призначені лікарями різних спеціальностей і прийняті самовільно. Уточнюються гігієнічні моменти і наявність професійних шкідливих умов.
Як лікувати грибковий дерматит
Лікування грибкового дерматиту починають тільки після лабораторного підтвердження етіології захворювання. При цьому призначаються протімікотіческіе кошти місцевого та системної дії, що дозволяє впливати на збудника у всіх шарах шкіри.
Вибір основного препарату виробляють з урахуванням виду гриба і його чутливості. Лікар може рекомендувати прийом кошти з широким спектром дії або виявляє вплив лише на певних збудників. З огляду на досить високу потенційну токсичність антімікотіков, не варто порушувати рекомендовану схему прийому, самовільно замінювати медикамент або приймати якісь додаткові кошти від грибкового дерматиту.
Для придушення алергічних реакцій призначаються антигістамінні препарати. Також по можливості скасовуються кошти, які сприяють підтримці грибкової інфекції: кортикостероїди, антибіотики. Обов'язково коригуються виявлені порушення вуглеводного обміну. Батьків навчають принципам догляду за шкірою немовлят.
профілактика
Профілактика грибкових дерматитів включає усунення всіх факторів. Особливе значення мають точне дотримання рекомендацій лікаря при проведенні антибіотикотерапії, корекція рівня цукру в крові, раціональний догляд за шкірою, відмова від тривалого застосування топічних глюкокортикостероїдної засобів.
Самолікування від грибкового дерматиту зустрічається нечасто. Але грамотна комплексна терапія разом з усуненням фонових і факторів здатні позбавити пацієнта від захворювання. Але не слід забувати, що перенесена микотическая інфекція не призводить до формування імунітету, до того ж неможливо захистити людину від контакту з патогенними та умовно-патогенними грибами. Тому при формувань сприятливих умов можливе повторне розвиток захворювання.
Зміст:- Сприятливі фактори
- Епідеміологія
- клінічна картина
- обстеження
- Як лікувати грибковий...
- профілактика