Збільшення жовчного міхура: причини і наслідки
Жовчний міхур вважається збільшеним (розтягнутим), якщо його поперечний діаметр (ширина) перевищує 4 см.
Що показує діагностика?
На УЗД нормальний (здоровий) жовчний міхур може виглядати розтягнутим з таких причин:
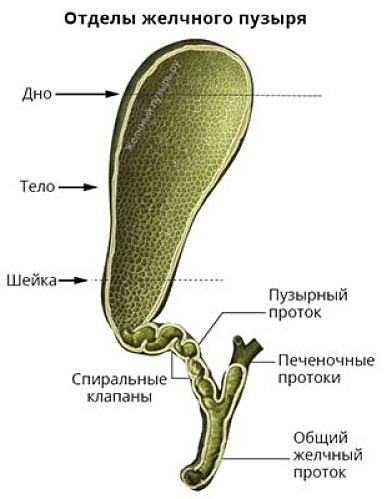
У разі якщо зазначені фактори виключені, варто шукати патологічну причину збільшення ЖП. Це може бути:
- Обструкція протоки (найчастіше виникає при ЖКХ).
- У ситуації, коли жовчний міхур не тільки розтягнутий, але і заповнений рідиною, а товщина його стінок перевищує 5 мм, ведуть мову про емпіємі ЖМ. Діагноз підтверджується локальної хворобливістю при пальпації. В цьому випадку пацієнту призначають додаткове обстеження.
- Обструкція в загальному жовчному протоці (він розширений понад 5 мм). ЖП рекомендується досліджувати на наявність аскарид. Обструкція може бути наслідком пухлини головки підшлункової залози або ехінококозу (кістозні мембрани «осідають» в жовчному протоці).
- Розтягнутий жовчний міхур з тонкими стінками, який заповнений рідиною, може свідчити про мукоцеле (слизової кісті). Ця патологія не викликає локальної хворобливості при натисканні.
Аномальні причини явища
Збільшений ЖП - симптом ряду захворювань:
- Холециститу.
- Дискінезії жовчовивідних шляхів.
- ЖКХ.
- Пухлин ЖП і його проток.
- Постоперационного синдрому (хірургічне втручання на жовчному міхурі).
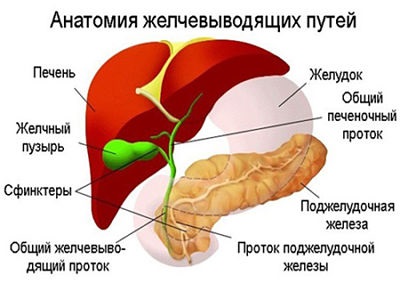
Холецистит - запалення стінок ЖМ. Може протікати в гострій і хронічній формі. Основна причина - бактеріальна інфекція. Інші фактори - вірусний гепатит, лямбліоз жовчовивідних шляхів.
Хронічний холецистит може бути калькульозним (супроводжується утворенням конкрементів) та безкам'яного.
У першому випадку загострення недуги супроводжується нападами печінкової коліки, блювотою, нудотою, жовтяницею. На УЗД - збільшений ЖП.
Безкам'яний холецистит не викликає таких яскравих проявів, як калькульозний. Пацієнти скаржаться на ниючі болі в області правого підребер'я, інтенсивність яких посилюється після прийому їжі.
Головний компонент терапії холециститу - дієта. Пацієнти повинні:
- «Вчорашній» хліб,
- супи та бульйони з овочів,
- нежирні сорти м'яса і риби,
- крупи, макарони, каші, сир, сухофрукти,
- кисломолочні продукти,
- настої трав, неміцний чай, кава з молоком.
З раціону виключають:
- бульйони з грибів, риби, м'яса,
- гарячі страви та напої,
- смажене, жирне, гостре,
- солодощі,
- алкоголь.
Лікування холециститу в період загострення передбачає використання протимікробних або проти паразитарних препаратів. Їх приймають курсами по 7-10 днів.
Поліпшити відтік жовчі допомагають відвари на основі таких трав:
При калькульозному холециститі (так само як і при ЖКХ) пацієнтам показано видалення конкрементів. Для поліпшення властивостей жовчі рекомендується протягом півроку приймати пшеничні висівки.
Дискінезією жовчовивідних шляхів називають функціональну патологію, при якій органічні і структурні зміни в жовчному міхурі і протоках відсутні, але при цьому порушена рухова функція органу.
Причинами недуги можуть бути психоемоційні розлади, алергія на продукти харчування.
Симптомами дискінезії є:
- Болі в області правого підребер'я. Можуть бути тупими, переймоподібним, ниючі.
- Спостерігаються розлади з боку нервової системи - поганий настрій, втому, зниження апетиту. Пацієнти скаржаться на безсоння.

Діагноз підтверджується на УЗД. Лікування захворювання обумовлюється типом дискінезії (знижений або підвищений тонус жовчного міхура).
Так, пацієнтам, у яких захворювання протікає по гіпотонічному типу (відрізняється уповільненим виділенням жовчі), показано часте, дробове харчування (5-6 разів / добу). Корисно включити в раціон продукти, що сприяють відтоку жовчі - овочі, фрукти, рослинні масла.
При підвищеному тонусі жовчного міхура пацієнтові призначають жовчогінні засоби (синтетичні препарати або натуральні склади). Так, хороший клінічний ефект демонструє прийом відварів таких трав:
В аптеці можна придбати готовий жовчогінний чай. 1 ст. л. кошти з вечора заливають склянкою крутого окропу, настоюють 12 годин, проціджують. Схема прийому: по половині склянки напою двічі в день перед їжею.
Для поліпшення відтоку жовчі рекомендується пити мінеральну воду (наприклад, «Єсентуки» №14,17) - її підігрівають, приймають 2 рази на добу за півгодини до їди. Таке лікування проводять один раз на рік протягом місяця.
ЖКХ - захворювання жовчного міхура, що супроводжується появою каменів (конкрементів) в порожнині органу і / або в жовчовивідних шляхах.
Камені ЖП - кристалічні структури, які утворюються з жовчі при зміні її складу. Конкременти формуються внаслідок скупчення холестерину і солей кальцію (зв'язуються билирубином).
Причинами ЖКХ виступають:
- генетична схильність,
- цукровий діабет,
- ожиріння,
- неправильне харчування,
- цироз печінки,
- холецистит,
- фактором розвитку захворювання виступає вагітність.
Симптоми жовчнокам'яної хвороби залежать від розміру конкрементів, їх кількості та місця локалізації. Типовою ознакою недуги є печінкова кольки (її поява обумовлюється виходом каменів з жовчного міхура і рухом по жовчовивідних протоках).
Пацієнти скаржаться на гострі болі в області правого підребер'я, иррадиирующие в праву руку, лопатку. Напади коліки супроводжуються проявами диспепсії - блювотою, нудотою. Нерідко до ЖКХ приєднується запалення, на тлі якого відзначається гіпертермія. При закупорці загальної жовчної протоки сеча може забарвлюватися в темно-жовтий або коричневий відтінок, а кал знебарвлюватися.
Діагностика ЖКХ включає УЗД і рентген.
Підходи до лікування:
- Видалення збільшеного ЖП хірургічним шляхом (порожнинна або лапароскопічна операція).
- Дроблення каменів за допомогою ультразвуку.
- Розчинення конкрементів препаратами жовчних кислот (хенохол, Хенодол, Урсофальк, Урсосану). Така терапія допустима лише в разі, коли жовчний міхур зберіг свою скоротливу здатність, а жовчовивідні протоки - прохідність.
Ще однією розповсюдженою причиною збільшення ЖП виступає післяопераційний синдром (діагностується після хірургічного втручання на ЖП). ПС - збірне поняття, яке включає ряд змін в структурі ЖП, які спричинила за собою операція.
Симптоми досліджуваного синдрому можуть відрізнятися:
- При першому варіанті течії недуги у пацієнтів діагностуються болю в області правого підребер'я, жовтяниця. Причини таких проявів - камені в жовчовивідних протоках, які не були виявлені під час проведення операції, звуження загального ЖП.
- У другому випадку у пацієнтів виникають переймоподібний біль оперізуючого характеру або локалізовані в області лівого підребер'я, визначаються прояви диспепсії. Причина - панкреатит (запалення підшлункової залози).
- При третьому варіанті перебігу ПС виявляються ознаки гастриту, а також запального процесу у дванадцятипалій кишці (діарея, рідкий стілець або запори, «бурчання» в животі).
Лікування ПС залежить від причини його появи: в першому випадку пацієнту може бути призначена повторна операція, в другому і третьому лікарі проводять терапію відповідних захворювань.
Збільшений ЖП на УЗД може виявитися симптомом наявності добро - чи злоякісної пухлини цього органу (його проток).
Доброякісні утворення - поліпи - виявляються досить часто. Перебіг захворювання безсимптомний. При активному зростанні таких структур їх видаляють оперативним шляхом.
Рак ЖП займає 5 місце по частоті серед усіх злоякісних пухлин органів шлунково-кишкового тракту. Фактори ризику:
- ЖКХ.
- Похилий вік пацієнта.
- Доброякісні утворення в ЖП.
Ранні стадії раку відрізняються або безсимптомним перебігом, або хвороба маскується під калькульознийхолецистит. На пізніх етапах розвитку захворювання пацієнти худнуть, їх турбують болі у області правого підребер'я, з'являється жовтяниця.
Рак ЖП визначається на УЗД, лікування - виключно хірургічне.
Збільшення ЖП може бути пов'язано з вродженою чи набутою деформацією даного органу. Остання обумовлюється такими причинами:
- хронічним запаленням,
- жовчнокам'яну хворобу,
- переїданням або дієтами,
- підвищеними навантаженнями на м'язи живота,
- хворобами органів травлення,
- ослабленням діафрагми,
- віковими змінами.
Пацієнти з деформацією ЖП стикаються з такими симптомами:
- зниженням (відсутністю) апетиту,
- виявленням жирових елементів в калових масах,
- різким схудненням,
- диспепсією,
- болями в області правого підребер'я,
- знебарвлення калових мас.
Найбільшу небезпеку для пацієнта являє некроз шийки ЖМ внаслідок деформації такого. Це явище може стати причиною вилиття жовчі в очеревину, розвитку перитоніту і як наслідок призвести до летального результату.
Спеціального лікування деформація ЖП не вимагає. Пацієнту показано дотримання дієти і комплекс заходів, спрямований на усунення супутніх захворювань:
- прийом спазмолітиків, анальгетиків, антибіотиків,
- при необхідності - Відень організму,
- використання імуномодуляторів,
- фізіопроцедури, ЛФК, масаж.
У домашніх умовах рекомендується фитолечение з використанням таких відварів:
- З'єднують по 3 ч. Л. крушини, кмину, м'яти і шавлії. Склад заливають літром окропу, залишають настоюватися на ніч. Схема прийому: 200-300 мл ліки випивають протягом дня.
- Справитися з порушенням травлення допоможе такий настій: змішують по 1 ч. Л. фенхеля, ромашки, крушини, деревію і безсмертника. Трави заливають літром окропу, настоюють, проціджують. Як приймати: по 200 мл напою випивають двічі в день за 30 хвилин до їди.
наслідки
Чим небезпечне збільшення жовчного міхура в розмірах? Якщо зміна форми органу позначається на функції жовчовивідних шляхів, може виникнути застій жовчі. Її наслідок - холецистит і утворення конкрементів (ЖКХ). Збільшення ЖП позначається на функції травлення.
Завжди існує ризик перитоніту, пов'язаний з високою ймовірністю летального результату.
Як бачимо, збільшення жовчного міхура - не тільки симптом (наслідок), а й причина функціональних порушень травної системи. Своєчасна діагностика явища і визначення факторів, які його спровокували, допоможе уникнути можливих ускладнень патології.
Зміст:- Що показує діагностика?
- Аномальні причини явища
- наслідки